CONTENTS

横野 目標をどう設定するかが最も重要な点です。65歳以上の高齢糖尿病患者における血糖コントロールに関して、現時点での最新エビデンスを反映した最も信頼できる指針は2012年10月に米国糖尿病学会(ADA)と米国老年医学会(AGS)が発表したコンセンサスステートメントです(Kirkman MS, et al. Diabetes Care. 2012; 35: 2650-2664/J Am Geriatr Soc 2012; 60: 2342–2356)。このステートメントは、糖尿病合併症ではなく、うつ、心不全、慢性腎臓病(CKD)などの高齢者に多い併存症をもとに、患者の状況・健康状態を分類しているのが特徴で、併存症の数と程度、認知機能低下および日常生活動作(activities of daily living, ADL)の程度をもとに、①併存症が少なく認知または機能状態に全く問題がない“低リスク群”、②複数の併存症に罹患、または手技的ADLが2つ以上低下、または軽度〜中等度の認知機能低下を認める“中等度リスク群”、③長期治療中あるいは末期の併存症を有する、または中等度〜重度の認知機能低下、または要介護状態(基礎的ADLが2つ以上低下)を認める“高リスク群”の3段階に分類して、個々にHbA1c目標値を提示しています。
各群における妥当なHbA1c(NGSP)目標値は、低
リスク群が7.5%未満、中等度リスク群が8.0%未満、高リスク群が8.5%未満とされていますが、いずれも低血糖が出現する場合、または血糖維持に多大な努力を要する場合は、下限を設けるよう但し書きがされています。つまり、低血糖リスクが高く、強力な血糖降下治療が行えない患者に対しては、HbA1cが下がりすぎないように調整するということです。さらに、このステートメントは、空腹時血糖値、就寝前血糖値についても下限を明記して下げすぎへの注意を喚起する形で規定している点、さらに、血圧・脂質の管理についても管理目標を提示している点で、素晴らしい指針だと考えます。
日本では、前向き大規模臨床介入研究であるJapanese Elderly Diabetes Intervention Trial(J-EDIT)が適切なコントロールのよい根拠となると考えます。この研究では6年間の追跡の結果、高齢2型糖尿病患者に対しては低血糖などの種々の障害を回避しながらの穏やかな血糖コントロールに加え、血圧・脂質などの総合的管理が重要なことを明らかにしています。HbA1c(NGSP)目標値については、低リスク群で6.5〜7.5%、高リスク(フレイル)群で7.5〜8.5%と、やはり低リスク群と高リスク群に分けて下限を設けた提起がされています。
福田 dipeptidyl peptidase(DPP)-4阻害薬が53.5%と最も使用されており、スルホニルウレア(SU)薬は39.3%と2番目に多く、インスリンは16.8%に使用されていました(図4)。これらの薬剤の多くは、単剤ではなく併用で使用されていました。これが、かかりつけ医のもとでの高齢者の糖尿病薬物治療の状況です。
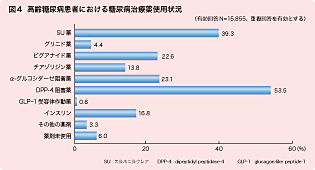

福田 dipeptidyl peptidase(DPP)-4阻害薬が53.5%と最も使用されており、スルホニルウレア(SU)薬は39.3%と2番目に多く、インスリンは16.8%に使用されていました(図4)。これらの薬剤の多くは、単剤ではなく併用で使用されていました。これが、かかりつけ医のもとでの高齢者の糖尿病薬物治療の状況です。




 PDFをダウンロード
PDFをダウンロード